Gyomortükrözés – gasztroszkópia
A tápcsatorna endoszkópos vizsgálata
A tápcsatorna betegségeinek megállapításához ma már nélkülözhetetlen eszköz az endoszkópos vizsgálat. A modern endoszkópok olyan száloptikás, hajlékony eszközök, amelyek a tápcsatornában vezetve lehetővé teszik a nyelőcső, a gyomor és a belek megtekintését. A endoszkópok úgynevezett munka csatornával is rendelkeznek, melyen keresztül mintavételi eszközök és különböző beavatkozásokat is lehetővé tevő manipulátorok vezethetők be a tápcsatornába. Az eszköz végrésze a leghajlékonyabb, ez a két irányító kerékkel minden irányban mozgatható. Az endoszkóp markolati részén lévő gombokkal levegő, víz adagolható és szívó funkció is be van építve, aminek megnyomásával a látást zavarók folyadéktócsák eltávolíthatók. A modern eszközökhöz lábpumpával működtetetett vízadagoló is csatlakoztatható, melynek segítségével a megfelelő látást zavaró szennyeződések, vér is lemosható a nyálkahártyáról. Régen az endoszkópok vizsgáló felőli végén egy optika volt és ebben néztük a képet, ma már videoendoszkópokkal dolgozunk, ami az eszközbe épített technika segítségével magas minőségű (HD) digitális képet alkot és azt egy monitoron nézhetjük, valamint képeket rögzíthetünk.
A tápcsatorna vizsgálatára alkalmazott endoszkópok és a vizsgálat neve:
Gasztroszkóp
a nyelőcső, a gyomor és a patkóbél vizsgálatára alkalmazzuk – a vizsgálat neve gasztroszkópia (latinosan gastroscopia) vagy közismert nevén gyomortükrözés. Az eszköz munka hossza (ami a páciensbe kerül) átlagosan 100-110 cm, átmérője 9-10 mm. Vannak nagyon vékony gasztroszkópok is (5mm), de ezek a felnőtt gasztroenterológiában nem a napi rutin használatra valók, hanem speciális helyzetek megoldására, mint pl. szűkületen történő átjutás. Felnőttben rutin vizsgálatra azért nem alkalmas, mert az átmérő felére csökkentése a fényerőt is jelentősen csökkenti (jóval kevesebb fényvezető üvegszál fér el) és ez nem elég hatékony egy felfújt felnőtt gyomorban (ezt tanulmányok bizonyították). Gyermekek vizsgálatára rutinszerűen is használják.
Kolonoszkóp
A vastagbél vizsgálatára alkalmazzuk – a vizsgálat neve a kolonoszkópia (latinosan colonoscopia) vagy közismerten vastagbéltükrözés
Ritkábban említett és speciális célokra használt endoszkópok:
Duodenoszkóp
A patkóbélbe vezetve az epevezeték nyílásának megtekintésére, leginkább az epevezeték endoszkópos műtéti beavatkozásra használják.
Enteroszkóp
Ritkán a vékonybél vizsgálatára alkalmazzák.
Gasztroszkópia – gyomortükrözés
A gasztroszkópia – gastroscopia, amit a hétköznapi nyelvben gyomortükrözés néven ismerünk, a nyelőcső-, a gyomor- és a patkóbél (nyombél) felső szakaszának vizsgálatára használatos endoszkópos vizsgáló módszer. A vizsgálatot az erre szolgáló endoszkópos eszközzel, a gasztroszkóppal végezzük.
Milyen panaszok, tünetek esetén kell gyomortükrözést végezni?
A gyomortükrözést legtöbbször a panaszok, a tünetek, a laboratóriumi- és egyéb leletek, valamint a betegvizsgálat alapján, a gasztroenterológus rendeli el. Fiatal páciens és enyhe tünetek esetén a szakorvos mérlegelheti a vizsgálat szükségességét és további vizsgálatokat végezhet. Ilyen lehet például a Helicobacter teszt és a széklet-vér vizsgálat. Enyhe refluxos panaszok esetén terápiás tesztet is végezhet – 2-4 hétig savcsökkentő kezelés – és ha a panaszok megszűnnek a fiatal betegnél, akkor kimondhatja a diagnózist.
Vannak helyzetek, amikor mindenképpen el kell végezni a gyomortükrözést. Nevezetesen, ha vészjósló, úgynevezett “alarm tüneteket” észlelünk:
- véres hányás, fekete széklet
- nem szűnő erős felhasi fájdalom
- visszatérő hányás
- nyelési zavar (falatelakadás), fájdalmas nyelés
- étvágytalanság és akarat ellenére történő fogyás
- nem tisztázott vashiányos vérszegénység
- folyamatosan fennálló gyomorpanaszok 50 éves kor felett
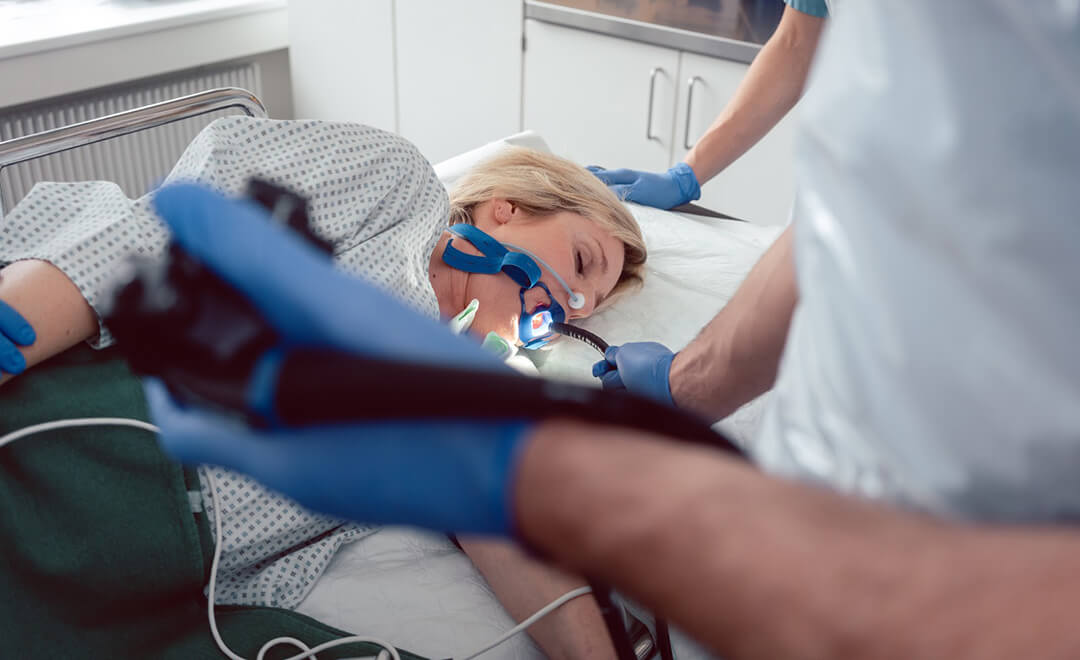

Milyen panaszok, tünetek esetén kell gyomortükrözést végezni?
A gyomortükrözést legtöbbször a panaszok, a tünetek, a laboratóriumi- és egyéb leletek, valamint a betegvizsgálat alapján, a gasztroenterológus rendeli el. Fiatal páciens és enyhe tünetek esetén a szakorvos mérlegelheti a vizsgálat szükségességét és további vizsgálatokat végezhet. Ilyen lehet például a Helicobacter teszt és a széklet-vér vizsgálat. Enyhe refluxos panaszok esetén terápiás tesztet is végezhet – 2-4 hétig savcsökkentő kezelés – és ha a panaszok megszűnnek a fiatal betegnél, akkor kimondhatja a diagnózist.
Vannak helyzetek, amikor mindenképpen el kell végezni a gyomortükrözést. Nevezetesen, ha vészjósló, úgynevezett “alarm tüneteket” észlelünk:
- véres hányás, fekete széklet
- nem szűnő erős felhasi fájdalom
- visszatérő hányás
- nyelési zavar (falatelakadás), fájdalmas nyelés
- étvágytalanság és akarat ellenére történő fogyás
- nem tisztázott vashiányos vérszegénység
- folyamatosan fennálló gyomorpanaszok 50 éves kor felett

Milyen esetekben nem végezhető gyomortükrözés?
A vizsgáló orvosnak mindig mérlegelni kell, hogy mikor kell feltétlenül elvégezni a gyomortükrözést, de legalább ilyen fontos azoknak az eseteknek a kiszűrése, amikor a vizsgálat nem végezhető el vagy nagyon nagy kockázattal jár. Természetesen az életet veszélyeztető helyzetben (vérzés), kórházi körülmények között, intenzíves orvosi támogatással a legtöbbször kivitelezhető.
A napi rutin során a gyomortükrözés ellenjavallatai:
- régi mondás, de a legfőbb ellenjavallat, ha nincs javallat, tehát nem indokolt a vizsgálat
- súlyos szívelégtelenség, szívinfarktus
- súlyos légzési zavarral járó tüdőbetegség
- a nyaki gerinc súlyos deformitása
- a torok szűkületével vagy súlyos deformációjával járó gégészeti megbetegedések
- pszichiátriai betegségek, súlyos agyi érelmeszesedés – amikor a páciens együttműködése nem megoldható (ilyenkor részletes kivizsgálás után esetleg altatásban)
Milyen betegségeket állapíthat meg a gyomortükrözés?
A gyomortükrözés első lépésben a diagnózis felállításának az eszköze. A vizsgálat során a nyelőcsövet, a gyomorszájat, a gyomrot és a patkóbelet nagy fényerővel, nagyítással megvizsgáljuk és szükség esetén szövettani mintát veszünk. Mintavétel történik minden láthatóan kóros elváltozásból (gyulladás, fekély, daganat) és egyes esetekben a szemmel épnek tűnő nyálkahártyából is. A szövetminta mikroszkópos vizsgálatával a diagnózist tovább pontosíthatjuk. A gyulladásos nyálkahártyából vett minta vizsgálatával a gyulladás természetéről és az ezzel járó esetleges szövettani elváltozásokról kapunk információt. A daganatos elváltozásból, polipból vett minta szövettani vizsgálata az esetek döntő többségében választ ad a legfontosabb kérdésre, hogy jó vagy rosszindulatú sejteket tartalmaz. A fekély esetében ugyanez a cél. A gyomorból vett mintából Helicobacter meghatározást is végeznek. A patkóbélből szövettani mintát véve, a mikroszkópos vizsgálat során a bélbolyhok állapota és a gyulladásos jelenségek alapján a lisztérzékenység diagnózisa is felállítható.
A gyomortükrözéssel megállapítható betegségek:
- reflux betegség, nyelőcső gyulladás és fekély, nyelőcső viszér, nyelőcső daganat, nyelőcső fali sérvek (diverticulum), nyelőcső szűkület
- rekeszsérv
- gyomornyálkahártya gyulladása, gyomorfekély, gyomor daganat
- patkóbél gyulladás, lisztérzékenység okozta elváltozások, daganat, az epe- és hasnyálmirigy vezeték kiömlőnyílásának (Vater-papilla) daganata
- A felső tápcsatornai vérzés okai
Milyen terápiás beavatkozások lehetségesek a gyomortükrözés során?
Az endoszkópia fejlődésének köszönhetően a gyomortükrözés ma már nemcsak a diagnózis eszköze, hanem segítségével egyre többféle terápiás beavatkozás, endoszkópos műtéti megoldás lehetséges. A rutin diagnosztikus vizsgálatokhoz használatos gasztroszkópok mellett megjelentek a kifejezetten terápiás célokat szolgáló úgynevezett terápiás gasztroszkópok, amelyek nagyobb átmérőjűek és két munkacsatornával rendelkeznek.
A gyomortükrözés során végezhető terápiás és műtéti beavatkozások:
- vérzéscsillapítás – A vérzés forrásának azonosítása után különböző, a gasztroszkóp munkacsatornáján keresztül bevezetett eszközökkel a vérzés megállítható. Ilyen eljárás a vérző nyelőcső visszérre helyezett gumigyűrű, a vérzés helyének érösszehúzó anyaggal történő befecskendezése, a vérzést mechanikusan elszorító fém-klip felhelyezése stb.
- polipok, kisebb daganatok eltávolítása – elektromos hurok, miniatűr kések segítségével
- daganatos szűkületek tágítása, áthidalás – úgynevezett fém-stentek segítségével
- nyelésképtelen betegek gyomrába tápszonda ültetése (PEG)
- speciális műtétek végzése – a nyelőcső Zenker-diverticulum (magas nyelőcső sérv) megoldására, a gyomorszáj elernyedési képtelensége (achalasia) műtéti kezelésére
- idegentest eltávolítása
Hogyan jelentkezhetek gyomortükrözésre?
Az eddigiek alapján egyértelmű, hogy a gyomortükrözés szükségességének megállapítása és az elvégezhetőség megítélése gasztroenterológiai konzultáció során lehetséges, ezért mindig ez legyen az első lépés.
Jelentkezés személyes vizsgálatra
Milyen előkészületek szükségesek a gyomortükrözés előtt?
Orvosi vizsgálat – a vizsgálat előjegyzése
A gyomortükrözés egy invazív (testüregbe hatoló) műszeres vizsgálat, ezért előtte mindenképpen szakorvosi konzultáció szükséges, lehetőleg a vizsgálatot végző gasztroenterológussal. Ennek során a páciens részletes kikérdezése, fizikális vizsgálata segít abban, hogy minden szempontot figyelembe véve eldöntsék a vizsgálat szükségességét, elvégezhetőségét és a technikai kivitelezés körülményeit. Abban az esetben, ha a gyomortükrözésnek nincs egyértelmű orvosi indoka, célja, akkor nem javasolt a vizsgálat. Másrészről számos olyan helyzet lehetséges, amikor a gasztroszkópia technikailag nem vagy csak fokozott kockázattal végezhető el – ezeket fentebb, a “Milyen esetekben nem végezhető gyomortükrözés?” részben pontosan leírtam. Az ilyen esetekben csak kórházban, intenzív orvosi és sebészeti háttérrel és feltétlen szükség esetén lehetséges a vizsgálat.
A gasztroenterológus szakorvossal történő konzultáció során az orvos tájékoztatást ad a gyomortükrözés menetéről és kockázatairól. Mindezeket követően az orvos előjegyzi a pácienst a vizsgálatra és meghatározza a szükséges előkészületeket.
Orvosi előkészületek
- vérvétel – általában vérkép, véralvadási paraméterek (INR), vesefunkció (KN, Kreatinin), ionok (Na, K) szükségesek
- amennyiben a vizsgálat előtt szükséges, akkor hasi ultrahang vagy CT, MR végzését rendelhetik el
- EKG – amennyiben a vizsgálat altatásban fog történni
- véralvadásgátló gyógyszerek felfüggesztése vagy átállítás injekcióra
- a páciens egyéb állandó gyógyszereinek a vizsgálat előtti napokban és a vizsgálat napján történő szedésének megbeszélése
- szükség esetén kiegészítő szakorvosi vizsgálat az altató orvossal, kardiológussal vagy más, a páciens tartós betegségét kezelő szakorvossal
A páciens részéről szükséges előkészületek a vizsgálat előtt
A vizsgálat előtti teendőket a szakorvosi konzultáció során részletesen megbeszélik. Fontos a gyógyszerek megbeszélése. Általában a szokásos gyógyszereket be lehet venni. Különösen fontos, hogy a vérnyomáscsökkentő gyógyszerek ne maradjanak el, hiszen a vizsgálat miatti izgalom egyébként is emeli a vérnyomást. Cukorbetegség esetén azonban kérheti az orvos, hogy ne vegye be a gyógyszerét, mivel nem ehet és így leeshet a vércukra. Az esetleges szövettani mintavétel vagy más beavatkozás miatt a vizsgáló orvos a véralvadásgátló gyógyszer elhagyását kérheti. Legfontosabb, hogy a vizsgálatra teljes éhgyomorral kell érkezni. Amennyiben a gyomortükrözés altatásban történik, akkor 4 órával előtte már folyadékot sem szabad fogyasztani. Szájszáradás esetén tiszta vízzel lehet öblögetni.


A páciens részéről szükséges előkészületek a vizsgálat előtt
A vizsgálat előtti teendőket a szakorvosi konzultáció során részletesen megbeszélik. Fontos a gyógyszerek megbeszélése. Általában a szokásos gyógyszereket be lehet venni. Különösen fontos, hogy a vérnyomáscsökkentő gyógyszerek ne maradjanak el, hiszen a vizsgálat miatti izgalom egyébként is emeli a vérnyomást. Cukorbetegség esetén azonban kérheti az orvos, hogy ne vegye be a gyógyszerét, mivel nem ehet és így leeshet a vércukra. Az esetleges szövettani mintavétel vagy más beavatkozás miatt a vizsgáló orvos a véralvadásgátló gyógyszer elhagyását kérheti. Legfontosabb, hogy a vizsgálatra teljes éhgyomorral kell érkezni. Amennyiben a gyomortükrözés altatásban történik, akkor 4 órával előtte már folyadékot sem szabad fogyasztani. Szájszáradás esetén tiszta vízzel lehet öblögetni.

Gyomortükrözés előtti étrend, avagy mit lehet enni?
A gyomortükrözés előtt általában legalább 6 órás éhezés szükséges, de az orvos előírhat hosszabbat is, ha gyomorürülési zavarra gyanakszik. Tiszta folyadékot ilyenkor is lehet a vizsgálat előtt 2-4 órával fogyasztani. Az altatásos vizsgálat előtt 4 órával a folyadékot is abba kell hagyni.
Egyébként a gyomortükrözés előtt speciális diéta nem szükséges, de mindenképpen könnyű ételek fogyasztása, szénsavmentes italok javasoltak az előző napon. Fogyasszunk zabkását, főtt tojást, túrót, zsírszegény sajtot, főtt csirkehúst, főtt zöldségeket, halat, könnyű leveseket, burgonyapürét.
A gyomortükrözés menete
A gyomortükrözést megelőző vizsgálatok és előkészületek után, előjegyzett időpontban kerül sor a beavatkozásra. A vizsgálatot megelőzően még adategyeztetés történik, továbbá lehetőség van a vizsgáló orvostól kérdezni. A vizsgálat előtt beleegyező nyilatkozatot kell aláírni. Amennyiben a gyomortükrözés altatásban történik, a páciens az altatóorvossal is találkozik és az altatással kapcsolatos beleegyező nyilatkozatot is alá kell írni. A vizsgálathoz egyszerhasználatos ruhát biztosítunk.
A gasztroszkópia egy speciális vizsgáló helyiségben, az úgynevezett Endoszkópos Laborban vagy Endoszkópos Műtőben történik. Amikor a páciens sorra kerül, akkor szólítják és bekísérik az endoszkópos helyiségbe. A bemutatkozás után a páciens felül a vizsgálóasztalra. Megkérdezik tőle, hogy van-e kivehető foga, ha igen azt ki kell venni és az asszisztensnek odaadni.
A gyomortükrözés egy kifejezetten kellemetlen vizsgálat. Az eszközt a szájon keresztül a torokba, majd a nyelőcsőbe vezetjük. Ha a vizsgálat éber állapotban történik, akkor az eszköz bevezetése erőteljes öklendezést vált ki. Ennek csökkentésére helyi érzéstelenítést alkalmazunk 1%-os Lidocain spray befúvásával. Az öklendezés mellett sok páciensnél pánikszerű érzést kelt az eszköz levezetése, úgy érzik, hogy nem kapnak levegőt. Ilyenkor a vizsgáló igyekszik megnyugtatni a beteget és elmagyarázza, hogy orron és szájon keresztül is nyugodtan vehet levegőt. Persze az izgalom és a fokozott váladékképződés nehezíti a helyzetet. A vizsgálat során végig levegőt fújunk be, hogy a gyomor ne essen össze és megfelelően lássunk. Ez kellemetlen feszítő érzést okoz és sokszor erőteljes böfögést is provokál a vizsgálat alatt. Jómagam a konzultáció során mindig elmondom, hogy mivel jár a vizsgálat, megkérdezem a pácienst, hogy mennyire öklendezős típus. Tapasztalatom szerint vannak, akik nagyon érzékenyek (a fogkefétől is öklendeznek) és vannak, akik jól bírják.
Az altatás előnye, hogy a páciens nem éli meg ezeket. Sokszor kérdezik meg azt, hogy veszélyesebb-e a vizsgálat altatásban vagy több-e a szövődmény. A tanulmányok azt mutatják, hogy altatásban nem hosszabb a vizsgálat és nincs több szövődmény. Természetesen maga az altatás is kockázat, de a vizsgálathoz rövid, vénás altatást alkalmaznak, ami kellő körültekintéssel nem jelent magas rizikót.
Ha altatás nélkül történik a vizsgálat, akkor első a garat érzéstelenítése, ami 1%-os Lidocain spray befúvását jelenti. Ha elzsibbadt a páciens torka, akkor az endoszkópos szakasszisztens segítségével elfoglalja a megfelelő helyzetet a vizsgáló asztalon, ami a gasztroszkópia esetén bal oldalfekvés. Ezután fogvédő behelyezése a következő lépés. Ez védi a fogakat és persze a műszert is a harapástól. Az asszisztens textil lepedőt helyez a fel-nyak alá, mert vizsgálat alatt nyál folyik ki. Ha mindenki készen áll, a vizsgáló orvos megkezdi a gasztroszkóp levezetését és amikor eléri a garatban a nyelőcső bemenetét, felszólítja a pácienst, hogy nyeljen egy nagyot. Ezután az eszközzel a nyelőcsőbe jutunk és megkezdődik a részletes vizsgálat. A fogsortól számított 38-42 cm körül érjük el a gyomorszájat – az eszközön van cm beosztás. Ezután a gyomorban jutunk és fokozatosan előre haladva részletesen áttekintjük. A gyomor kimenetén áthaladva a patkóbélbe jutunk és átvizsgáljuk a felső szakaszát, majd elindulunk visszafelé a műszer húzásával. Amikor ismét a gyomorban jutunk, akkor az az eszköz végét az irányító kerekekkel teljesen visszafordítjuk és alulról megtekintjük a gyomor legfelső, a gyomorszájon történő áthaladáskor nem jól látható boltozati részét, valamint a gyomorszájon áthaladó eszközünket. A rekeszsérvet ilyenkor lehet jól felismerni és típusát azonosítani. Ezután az eszköz folyamatos visszahúzásával haladunk kifelé. A levegő adagolása a vizsgálat alatt igény szerint történik. Ha a páciensnek feszít, akkor a szívó alkalmazásával csökkenteni is tudjuk.
Amennyiben a gyomortükrözés altatásban történik, az altatóorvos asszisztense megkéri, hogy feküdjön fel a vizsgálóasztalra. Ezután vénás kanült helyez be, amelyen keresztül infúziót, altatószert és egyéb szükséges gyógyszert fog kapni. Az egyik kéz ujj végére úgynevezett pulzoximétert helyeznek fel, ami a vizsgálat során a vér oxigén szintjét folyamatosan méri majd. Vérnyomásmérő is kerül az egyik felkarra és elvégzik a vizsgálat előtti mérést. A mellkasra öntapadó EKG elektródákat tapasztanak, hogy az altatás során a szívműködést is folyamatosan ellenőrizhessék. Ha mindezekkel elkészültek, akkor stabil bal oldalfekvésbe helyezkedik a páciens. Ha minden készen áll, akkor megkezdik az altatószer adagolását. Ha a páciens elaludt, akkor kezdjük a gasztroszkópos vizsgálatot, mely ugyanúgy történik, mint ahogyan azt az előző részben leírtam, annyi különbséggel, hogy altatásos vizsgálatnál nem szoktunk helyi érzéstelenítést alkalmazni, hiszen alszik a beteg. Amit mindig megkérdeznek a pácienseim az, hogy ha alszanak és nem nyelnek, akkor hogyan vezetem le a gasztroszkópot. Az alvó betegnél ugyanolyan biztonságosan levezhető az eszköz megfelelő technikával. Az éber páciensnél az együttműködés a lényeg, nevezetesen, hogy ne ellenállással szemben kelljen vezetnünk az eszközt.
A gasztroszkópia során a cél a nyelőcső, a gyomor és a patkóbél felső felének teljes áttekintése, a kóros elváltozások felismerése és szövetmintavétel a további vizsgálatokhoz. Ez úgy történik, hogy a műszer munkacsatornáján keresztül egy szinesgombostűfejnyi minta vételére alkalmas, úgynevezett biopsziás fogót vezetünk be és kicsípünk egy kis darabot a nyálkahártyából. Ez kis vérzéssel jár, de az hamar megszűnik és egyéb veszélye sincs ennek a műveletnek. Ha a gyomorban polipot vagy egyéb olyan elváltozást találunk, ami esetleg endoszkópos vagy hagyományos műtétet fog igényelni, akkor az első lépés a szövettani mintavétel. Ezután az elváltozás mélységének megítélésére egy speciális vizsgálat, az endoszkópos ultrahang is szükséges lehet.
A gyomortükrözés után
A gasztroszkópia utáni közvetlen időszakban és a vizsgálat napján aszerint történnek a dolgok, hogy a gyomortükrözés altatásban vagy anélkül történt. Ezután a szempontok azonosak.
Az altatás nélküli vizsgálat után megfigyelés csak akkor szükséges, ha a páciensnek panasza van vagy ha valamilyen beavatkozás miatt a vizsgáló orvos úgy ítéli meg. Ha ilyen körülmény nincs, a vizsgálatot követően a páciens átöltözhet. Folyadékot a gyomortükrözés után 1 órával fogyaszthat, illetve akkor, ha az érzéstelenítő hatása kiment. Természetesen az orvos rendelkezhet másképp. Ha panaszmentes elbocsátható.
Altatásos gyomortükrözés után általában egy-másfél órás megfigyelés szükséges. Ennek során infúziót kap, ellenőrzik a vérnyomását. A nővér az altatóorvosnak folyamatosan jelentést tesz. A nagyobb rizikójú pácienseket az altatóorvos személyesen is ellenőrzi. Ha lement az infúzió, teljesen éber, panasza nincs, akkor pár korty folyadékot ihat. Ezután a nővér segítségével felkel és átöltözik. Ha minden rendben, az altatóorvos és a vizsgáló orvos is úgy látja, akkor elbocsátható.
Ha páciens átöltözött és elbocsátható, akkor a vizsgáló orvossal legtöbbször a leletező orvosi helyiségben megbeszélik a szükséges dolgokat. Az orvos elmondja, hogy mit találtak, vettek-e szövettant, történt-e beavatkozás és mikor és mik a további teendők, valamint írásos leletet ad. Ha a vizsgálatról készült fotódokumentáció, akkor az is átvehető. A szükséges gyógyszereket a vizsgáló orvos felírja.
A páciens a vizsgálat után még érezhet kellemetlenségeket, amik néhány óra alatt megoldódnak. Ilyenek a felhasi diszkomfort, böfögés. Ébren történt vizsgálat után torokfájást érezhet, amely akár napokig megmaradhat. Az altatásos vizsgálat után ez ritka. Természetesen a gyomortükrözés során végzett egyéb kisebb, műtéti jellegű beavatkozások után gyomortáji (középső felhasi) fájdalom is előfordulhat és étkezni sem lehet hosszabb ideig.
Gyomortükrözés után mire kell figyelni és mit lehet enni?
A vizsgálat után általában egy órával már lehet enni. Leginkább könnyű étel javasolt, a zsíros és fűszeres ételek nem célszerűek. A vizsgálat napján pihenés csak altatás esetén szükséges. Másnap már lehet dolgozni akkor is, ha altatásos gasztroszkópia történt. Kivétel, ha nagyobb beavatkozás miatt az orvos néhány napos fizikai kíméletet javasol. Ebben az esetben a zsíros, csípős ételek kerülése is javasolt 1-2 hétig.
Ha a vizsgálat altatásban történt, akkor aznap a páciens nem vezethet gépjárművet. Az altatás nélküli gasztroszkópia után, ha nem volt műtéti jellegű beavatkozás, a páciens gyakorlatilag minden csinálhat.
Ha a gasztroszkópia során szövettani mintavétel történt, akkor annak eredményével újabb konzultáció lesz szükséges. Ennek során az esetleg megkezdett kezelés és diéta eredménye is megbeszélhető és amennyiben szükséges, a kezelés változtatása is elvégezhető. A szövettani eredmény általában 2-3 hét alatt érkezik meg. Sok magánintézményben van lehetőség soron kívüli szövettani vizsgálatra, aminek természetesen külön díja van.
A gyomortükrözés lehetséges szövődményei
Mint minden invazív (testüregbe hatoló) vizsgálatnak, a gyomortükrözésnek is lehetnek szövődményei. Szerencsére ezek nagyon ritkák, 8-10 ezer vizsgálatra jut egy. Előfordulhat a nyálkahártya megsértése, ritkán a nyelőcső- a gyomor- vagy a patkóbél falának kilyukadása (perforáció).
Jelentkezés személyes vizsgálatra